السكري — من أمراض الغدد الصماء , يتطور بسبب نقص نسبي أو مطلق لهرمون الانسولين أو انتهاكا لتفاعلها مع الخلايا في الجسم ،
السكري — من أمراض الغدد الصماء , يتطور بسبب نقص نسبي أو مطلق لهرمون الانسولين أو انتهاكا لتفاعلها مع الخلايا في الجسم ،
وفقا لاحصائيات عام 2000 على أكبر عدد من المرضى الذين تم فحصهم في هونغ كونغ ، وكانت تمثل 12 ٪ من السكان. في الولايات المتحدة في عدد من الحالات كانت 10 ٪ ، في فنزويلا — 4 ٪ ، و أقل عدد من الحالات المبلغ عنها لوحظ في شيلي ، وكانت 1،8 ٪.
يلعب هرمون الانسولين الذي يقوم بافرازه البنكرياس الدور الرئيسي في تنظيم التمثيل الغذائي للكربوهيدرات،حيث يساعد الانسولين على دخول الجلوكوز الى الخليه للبدء في عملية التمثيل الغذائي لانتاج الطاقة الحرارية في الجسم الطبيعي
و بالتالي فان حدوث اي نقص في انتاج الانسولين بسبب مشكلة في البنكرياس فان الجلوكوز لا يستطيع الدخول الى الخلية بصورة طبيعية , و بالتالي ترتفع نسبته في الدم ممكما يؤدي الى الاصابة بمرض السكر .
يعمل هرمون الانسولين على تنظيم نسبة السكر بالدم في المعدل المطلوب , سواء بعد تناول الوجبات الغذائية ا في حال الامتناع عن الطعام . فبعد تناول الطعام تزداد نسبة افراز الانسولين للعمل التمثيل الغذائي للجلوكوز حيث يستعمل جزء منه لانتاج الطاقة الحرارية للنشاط البدني و الوظيفي و الذهني.
و ليس معن ذلك ان الزيادة في تناول السكر تزيد من انتاج الطاقة , لان الجلوكوز الزائد في الدم يحوله الجسم الى دهون تترسب في اماكن عديدة من الجسم و بالتالي يؤدي الى السمنة .
و نسبة السكر في الدم يجب ان لا تقل عن 80 % مجم و لا يزيد عن 120 % مجم , و من نعم الله علينا ان الجسم يحتفظ دائما على ان تبقى هذه النسبة 80\120 ثابتة , من خلال فرز هرمون الانسولين في الدم علما ان المؤول عن افراز هذا الهرمون هو جزر لانجرهانز الموجودة في البنكرياس .
و في حال الفشل الكامل للبنكرياس في افرازه للانسولين فستزيد نسبة السكر في الدم و في حال ارتفاع نسبة السكر فوق 180 فسيظهر هنا السكر في البول .
مرض السكري من الانوع الاول :
و هو عدم قدرة الخلايا الموجودة بالبنكرياس على افراز الانسولين و هذا النوع غاليا ما يصيب الشخص منذ الطفولة حيث تلعب الوراثة فيه دورا رئيسيا مثل الاب و الام و الاجداد و العلاج فقط هو حقن الانسولين في الجلد و من الافضل في اسفل البطن و الفخذين اي في الاماكن التي تتركز فيها الدهون .
مرض السكري من النوع الثاني :
و هو كسل الخلايا في افراز الانسولين حيث يوجد امكانية لتنشيط خلايا البنكرياس على افراز الانسولين و بهذا فاننا لا نحتاج الى حقن الانسولين الخارجي , و هذا النوع غاليا ما يصيب البالغين و كبار السن و يكون علاجه بالاقراص المنشطة لخلايا البنكرياس لافراز الانسولين داخليا .
مرض السكري من النوع الثالث :
اعتمد النوع الثالث في المؤتمر العالمي لمرض السكري و هو سكر النساء الحوامل او سكر الحمل , و هنا يكن للام دورا كبيرا في الحفاظ على مستوى السكر الطبيعي في الدم .
لا بد لنا ان نفرق بين الام المصابة بالسكري اصلا و بين اصابة الام بسكري الحمل , حيث تزيد احتمالية اصابة الام بالسكري من النوع الثاني بعد الولاده في حال اصابتها بسكر الحمل لكن هذا ليس بشكل عام حيث يمكن ان يختفي سكر الحمل بعد الولادة تماما لذا , يجب المثابرة على الفحوصات في حال اصابة الام بمرض سكري الحمل .
هناك بالطبع بعض المخاطر على الام و الجنين عند اصابة الام بسكري الحمل و التي يمكن تفاديها تماما بالتحكم في مستوى السكر في الدم اثناء الحمل عن طريق جرعات الانسولين المناسبة للحالة

مضاعفات مرض السكري و الامراض الناتجة عنه :
ان الزيادة المستمرة في مستويات السكر في الدم واضطرابات التمثيل الغذائي للأنسجة الجسم يؤدي الى زيادة الملوثات في تركيز الغلوكوز في الدم مصحوبا glikolizirovannogo بتراكم خضاب الدم ، مما يؤثر على حالة العديد من الأجهزة والأنسجة ، مما تسبب في ظهور مضاعفات شديدة مثل اعتلال الكلية السكري ، واعتلال الأعصاب ، ophthalmopathy، الجزئي وmacroangiopathy.
– اعتلال الشبكية السكري — تلف شبكية العين microaneurysms، ينتهي بنزيف في العين و الذي يمكن أن يؤدي إلى انفصال الشبكية. في المراحل الأولى من اعتلال الشبكية ،
– اعتلال الأعصاب السكري — ومعظمها يكون في شكل اعتلال الأعصاب المحيطية الذي يبدأ في الأجزاء السفلى من أجسادهم.و ينجم عنه فقدان الألم والحساسية في درجة الحرارة مما يؤدي الى حدوث القرح وخلع المفاصل.– و تكون أعراض اعتلال الأعصاب المحيطية هي الخدر ، أو إحساس بحرقان paresthesias، بدءا من المناطق البعيدة من الأطراف و تتسم بتزايد الأعراض في الليل.
– اعتلال الكلية السكري — الفشل الكلوي ، الأولى في شكل الزلال البولي الدقيق (الزلال البولي البروتين في البول) ، تليها بروتينية. يؤدي إلى تطوير القصور الكلوي المزمن.
– اعتلال المفاصل — آلام المفاصل ، “أزمة” ، وتقييد حرية التنقل ، وتقليل عدد من السوائل الزليلية وزيادة اللزوجة.
– التهاب الدماغ — التغيرات النفسية والمزاجية ، lability العاطفي او الاكتئاب.
– قدم السكري –تشكل نخرية صديدية ، وقرحةosteoالآفات المفصلية التي تحدث على خلفية التغيرات في الأعصاب الطرفية ، والأوعية الدموية والجلد والأنسجة الرخوة والعظام والمفاصل. هو من الأسباب الرئيسية لعمليات البتر في المرضى الذين يعانون من داء السكري.
والخلايا الجذعية في السكري مبررة لعدد كبير من الدراسات التجريبية ، وخاصة في داء السكري من النوع 1. للتعويض عن فقدان β – خلايا البنكرياس في عزل خلايا المريض الجذعية من النخاع العظمي ، والتي من خلال تكنولوجيات خاصة تتكاثر وتتحول إلى خلايا insulinsinteziruyuschie. ومثل هذه الخلايا المزروعة تحت الجلد في البنكرياس أو في تجويف البطن في كبسولات. الأسلوب يحل مشكلة رفض الزرع ، ولكنه لا يحل المشكلة لتنظيم عمليات تجميع للانسولين. حقيقة أن الخلايا هي حرمانهم من الغدد العرقية ، وإطلاق سراح من الانسولين عندما يقوم الجلوكوز التحفيز على مبدأ “كل شيء أو لا شيء” ، والتي يمكن أن تؤدي إلى تطوير غيبوبة سكر الدم بسبب عدم كفاية الأنسولين .
.

علاج السكري بالخلايا الجذعية
ملقد ثبت سريريا طريقة لعلاج مرض السكر ، كما في الحادي والعشرين 1 و 2 أنواع الثانية ، وذلك باستخدام زرع الخلايا الجذعية المكونة للدم. الهدف الرئيسي لمثل هذا العلاج — الوقاية من مضاعفات مرض السكري ، وتطبيع glikolizirovannogo الهيموغلوبين في الدم ، وخفض الانسولين في داء السكري من النوع 1 وتطبيع السكر في الدم في داء السكري من النوع 2. استنادا إلى حقيقة أن الخلايا المكونة للدم هي قادرة على التحول الى خلايا β في البنكرياس ، أو تشجيعهم على تشكيل الخلايا الجذعية م (مثل هذه الخلايا موجودة في قنوات البنكرياس). بالإضافة إلى ذلك ، تجديد الخلايا المكونة للدم (بطانة الاوعيه من السطح الداخلي للأوعية الدموية) التي تدمرت بسبب البول السكري glikolizirovannym
المهم جدا هو حقيقة أن زرع جرعات كبيرة من الخلايا الجذعية المكونة للدم يلغي المكون من أمراض المناعة الذاتية ،




 مرض السكري: يظهر العجز الجنسي عند مريض السكري مبكرا بحوالي 10-51 سنة . وكذلك ايصابة الرجال من مرض السكري والذين تعرضو للاصابة بي تصلب الشرايين والتي تعمل الترسبات فيها علي ضيق الشرايين وبالتالي قلة الامداد للقطيب ونتيجة لعدم وصول الكم الكافي من الدم الي القضيب ومن هنا تبدا المشاكل والعجز الجنسي وعدم القدرة علي الانتصاب . كما ان السكر يسبب العجز الجنسي من خلال اتلاف الاعصاب المسؤولة عن الاحساس وهي اسمي باعتلال الاعصاب والناتج عن مرض السكري وبالاضافة الي وجود عوامل اخري بجانب مرض السكري ومن احتمالات تعرض الرجل للاصابة بالعجز الجنسي ومنها التدخين السمنة وكذلك الكحول وهذ يساعد علي عدم القدرة علي الانتصاب عد الرجال وكذلك الضعف الجنسي عند النساء وعدم الرغبة . وكذلك علاج الخلايا الجذعية تعيد الي الطرفين الحيوية والنشاط وتجديد الخلايا الخاصة بي عملية الانتصاب عند الرجال وزيادة الرغبة الجنسية عند النساء وزيادة الرغبة بين الطرفين وللتواصل في الحياة الجنسية بينهم . ان الجرعة من الخلايا الجذعية الخاصة بي الضعف الجنسي كفيلة وتساعد علي الرغبية الجنسية الطبيعة بدون اي مواد خاصة وانما هي من طبيعة تكوين الانسان ولذاك ليس لها اي عوامل جانبية بل تساعد علي الاستقرار النفسي عن الطرفين او الطرف الذي عندة خلال في الرغبة الجنسية او الضعف الجنسي او العجز الجنسي الكامل .
مرض السكري: يظهر العجز الجنسي عند مريض السكري مبكرا بحوالي 10-51 سنة . وكذلك ايصابة الرجال من مرض السكري والذين تعرضو للاصابة بي تصلب الشرايين والتي تعمل الترسبات فيها علي ضيق الشرايين وبالتالي قلة الامداد للقطيب ونتيجة لعدم وصول الكم الكافي من الدم الي القضيب ومن هنا تبدا المشاكل والعجز الجنسي وعدم القدرة علي الانتصاب . كما ان السكر يسبب العجز الجنسي من خلال اتلاف الاعصاب المسؤولة عن الاحساس وهي اسمي باعتلال الاعصاب والناتج عن مرض السكري وبالاضافة الي وجود عوامل اخري بجانب مرض السكري ومن احتمالات تعرض الرجل للاصابة بالعجز الجنسي ومنها التدخين السمنة وكذلك الكحول وهذ يساعد علي عدم القدرة علي الانتصاب عد الرجال وكذلك الضعف الجنسي عند النساء وعدم الرغبة . وكذلك علاج الخلايا الجذعية تعيد الي الطرفين الحيوية والنشاط وتجديد الخلايا الخاصة بي عملية الانتصاب عند الرجال وزيادة الرغبة الجنسية عند النساء وزيادة الرغبة بين الطرفين وللتواصل في الحياة الجنسية بينهم . ان الجرعة من الخلايا الجذعية الخاصة بي الضعف الجنسي كفيلة وتساعد علي الرغبية الجنسية الطبيعة بدون اي مواد خاصة وانما هي من طبيعة تكوين الانسان ولذاك ليس لها اي عوامل جانبية بل تساعد علي الاستقرار النفسي عن الطرفين او الطرف الذي عندة خلال في الرغبة الجنسية او الضعف الجنسي او العجز الجنسي الكامل .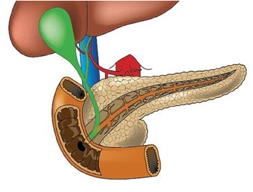

















 ونادرا ما يموتون من مرضى السكتة الدماغية لمرضى السكتة الدماغية الشلل في كثير من الأحيان عن تأييدها لاصابته بالالتهاب الرئوي والتقرحات ، الأمر الذي يتطلب عناية مستمرة ، وتحول من جانب إلى آخر ، وتغيير الملابس المبتلة ، والتغذية ، وتطهير الامعاء صدره فيبرو ،.
ونادرا ما يموتون من مرضى السكتة الدماغية لمرضى السكتة الدماغية الشلل في كثير من الأحيان عن تأييدها لاصابته بالالتهاب الرئوي والتقرحات ، الأمر الذي يتطلب عناية مستمرة ، وتحول من جانب إلى آخر ، وتغيير الملابس المبتلة ، والتغذية ، وتطهير الامعاء صدره فيبرو ،.